
검사·추적만 하는 암 치료는 한계
완치 후에도 후유증·불안감 남아
성직자·간호사·상담사 통합케어
정서 안정, 사회 복귀까지 돌봐야

‘엄마는 정말 이걸 원하는 걸까’ ‘이렇게까지 해야 할까. 나는 무엇을 위해 치료받는 걸까’. 보호자는 창가에 기대 휴대전화를 들여다보고, 환자는 천장을 바라본다.
이명아 서울성모병원 암병원장은 “뛰어난 약과 신기술이라도 환자가 왜 그 치료를 받는지 모른 채 시작되면 방향을 잃기 쉽다”고 말했다. 그는 “암환자가 자기 이야기를 할 수 있고, 병원은 그 이야기를 진지하게 들을 준비가 돼 있어야 한다”고 강조했다.
종양내과 전문의인 이명아 암병원장은 연명 의료 결정제도 활성화에 기여하며 서포티브 케어(Supportive care)와 통합적 돌봄 체계를 강조해왔다. 서포티브 케어는 암 진단 시점부터 통증·영양·피로·심리를 함께 관리해 환자와 가족에게 치료를 견딜 힘을 만들어주는 돌봄을 말한다. 이명아 암병원장의 시선으로 서울성모병원 암병원의 청사진을 들었다.
━
남은 시간 가치 지키는 치료 목표
췌장암과 대장암을 진료하던 젊은 시절, 신약 임상시험과 새로운 치료법을 가장 먼저 환자에게 설명했다. 치료를 더 적극적으로 권하는 것이 의사의 역할이라고 믿었다. 선택지가 적었던 때에 새로운 약은 곧 희망이었다.
그런데 치료를 열심히 하겠다던 환자가 다른 교수에게 ‘우울하다’고 털어놨다는 말을 전해 들었다. 충격이었다. 충분히 설명하고 진료했다고 자부했다. ‘치료 잘하는 것도 중요하지만, 환자와 친해야 한다’던 선배 교수의 조언이 잘 와 닿지는 않았고, 기억만 해뒀다.
‘친하다’는 말의 의미는 시간이 지나며 뚜렷해졌다. 환자가 말 못하던 고민을 꺼내는 신뢰의 상태를 뜻했다. 항암을 이어가다 보면 환자 뒤로 가족이 보인다. 이들이 같은 마음으로 계속 가지 않는 힘든 상황이 많다. 어떤 이는 정리할 개인 시간이 필요한데 치료에만 끝까지 매달린다. 반대로 더는 항암을 원치 않지만, 가족에게 미안해 말 못하는 환자도 있다.
죽음학 수업을 들으며 스스로 ‘이 치료는 왜 하는 걸까’를 묻게 됐다. 완치가 어렵다는 걸 아는데도 병이 있으니 무조건 치료가 답일까. 환자는 왜 치료받으려 하고, 혹은 멈추려 하는가. 가족은 왜 그 선택을 두려워하거나 밀어붙이는가.
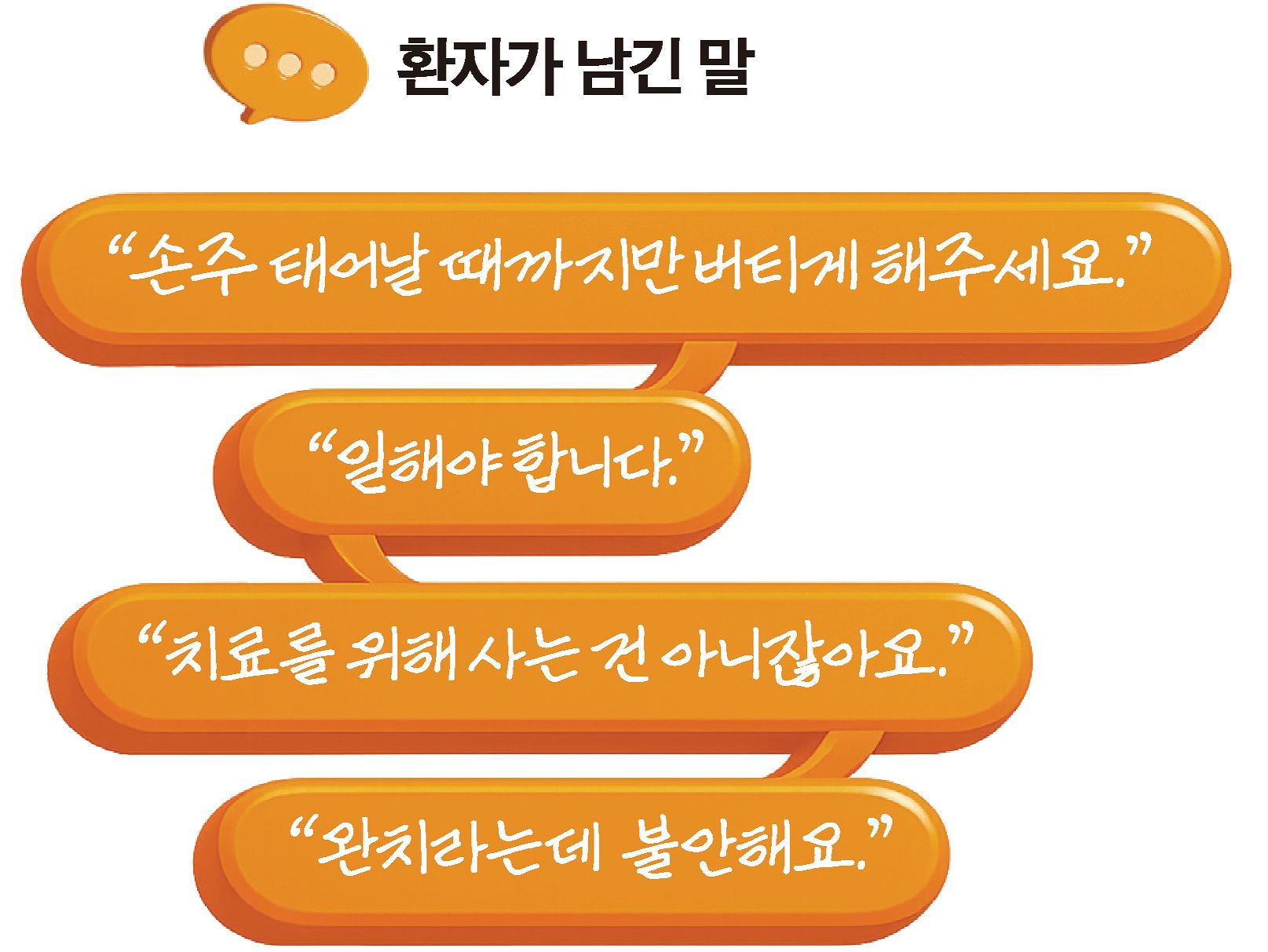
인생의 은인에게 마지막 인사를 하러 일본에 다녀오기 위해, 만삭인 딸의 아이 울음소리를 듣기 위해 ‘항암제로 며칠만 더 버티게 해달라’고 말하는 환자들이 있었다. 항암 치료도 경우에 따라 연명 의료 범주에 들어간다. 의학적으로 효과가 크지 않다고 판단되는 치료여도 환자에게는 의미 있는 치료가 되기도 하는 것이다. 이유를 알고 하는 치료와 밀려가듯 하는 치료는 다르다.
서울성모병원 암병원은 중증·고난도 환자 비중이 높다. 그래서 더 복잡한 결정을 해야 한다. 판단의 무게가 무겁다. 이런 고민을 의료기관 윤리위원회와 다학제 진료 체계를 통해 풀어왔다. 윤리위원회는 환자와 가족이 말하지 못한 배경을 끌어내는 공간이다. 성직자, 간호사, 상담 전문가 등이 참여해 의료진이 놓치는 맥락을 보완한다.
다학제 진료는 환자에게 의미 있는 선택을 고민하고 묻는 자리다. 암이 전신에 퍼진 환자면 약물 치료가 원칙이다. 대부분은 거기서 결론이 난다. 하지만 서울성모병원 암병원의 다학제 진료는 한 번 더 들여다본다. 수술이 어렵다고 판단된 환자여도 방사선 치료, 고주파 시술, 최소침습 수술 등을 조합해 통증을 줄이고 일상 기능을 회복하는 방안을 모색한다. 항암이 잘 듣지 않아 다른 병원에서 치료가 어렵다는 말을 듣고 온 환자는 경제적인 사정으로 일을 계속해야 했다. 통증 부위 방사선 치료 후 흉강경 수술로 전이된 폐 병변을 정리한 뒤 다시 치료 계획을 세웠다.
완치 판정을 받은 이들도 치료 이후의 삶에서 어려움을 겪는다. 심포지엄에서 만난 유방암 완치 환자는 ‘재발은 없는데 너무 힘들다’고 토로했다. 수술과 항암의 후유증, 재발 불안, 사회 복귀의 두려움은 남아 있는데 의료 시스템은 검사와 추적밖에 제공하지 못한다.
━
암종별 단계별 통합케어 시범 도입
기존의 치료 중심 다학제 협진은 이미 촘촘하게 돌아가고 있다. 이제는 통합케어 클리닉을 중심으로 정서 안정 프로젝트, 교육 프로그램 체계화, 가족 상담, 사회 복귀 지원까지 치료 과정 안으로 끌어들이려 한다.
어떤 환자는 담당의에게 말하지 못한 이야기를 원목 수녀에게 털어놓는다. 어떤 상황은 재활치료사를 통해 전달되기도 한다. 의료진이 진료 시간 안에 모두 설명하기는 어렵다. 암종별 특성을 고려해 팀 단위 단계별 시범 도입을 준비하는 이유다.
암 치료의 여정은 길어지고 있다. 신약과 신기술은 어느 병원이든 따라간다. 치료가 기술이면, 돌봄은 문화다. 암병원의 역할과 책임이 변화하고 있다.
이민영([email protected])