
실손보험은 5세대, 청구는 1세대…1200억 시스템 ‘무용지물’

5세대 실손보험이 6일 공식 출시됐지만, 보험금 청구 시스템은 의료계와 EMR업체 간 이해관계가 얽히며 교착 상태에 빠져 있다. 사진은 서울 시내의 한 정형외과의 모습. 뉴스1
전북 남원에 사는 70대 A씨 부부는 동네 의원 진료 후 몇 만원 수준의 실손 보험금을 청구하려다 불편을 겪었다. 종합병원에서 진료를 받을 때는 병원이 보험사로 서류를 자동 전송해주는 ‘실손24’를 이용했는데, 동네 의원에서는 실손24 사용이 불가능했기 때문이다. 결국 다시 의원을 방문해 서류를 일일이 발급받은 뒤 보험사에 직접 청구해야 했다. A씨는 “처음엔 보험사가 일부러 소액 보험금을 안 주려고 막아놓은 줄 알았는데, 알고 보니 의원에서 실손24를 안 쓰는 것이 문제였다”며 “보험금을 신청하는 과정에서 수고와 차비가 더 들더라”고 지적했다.
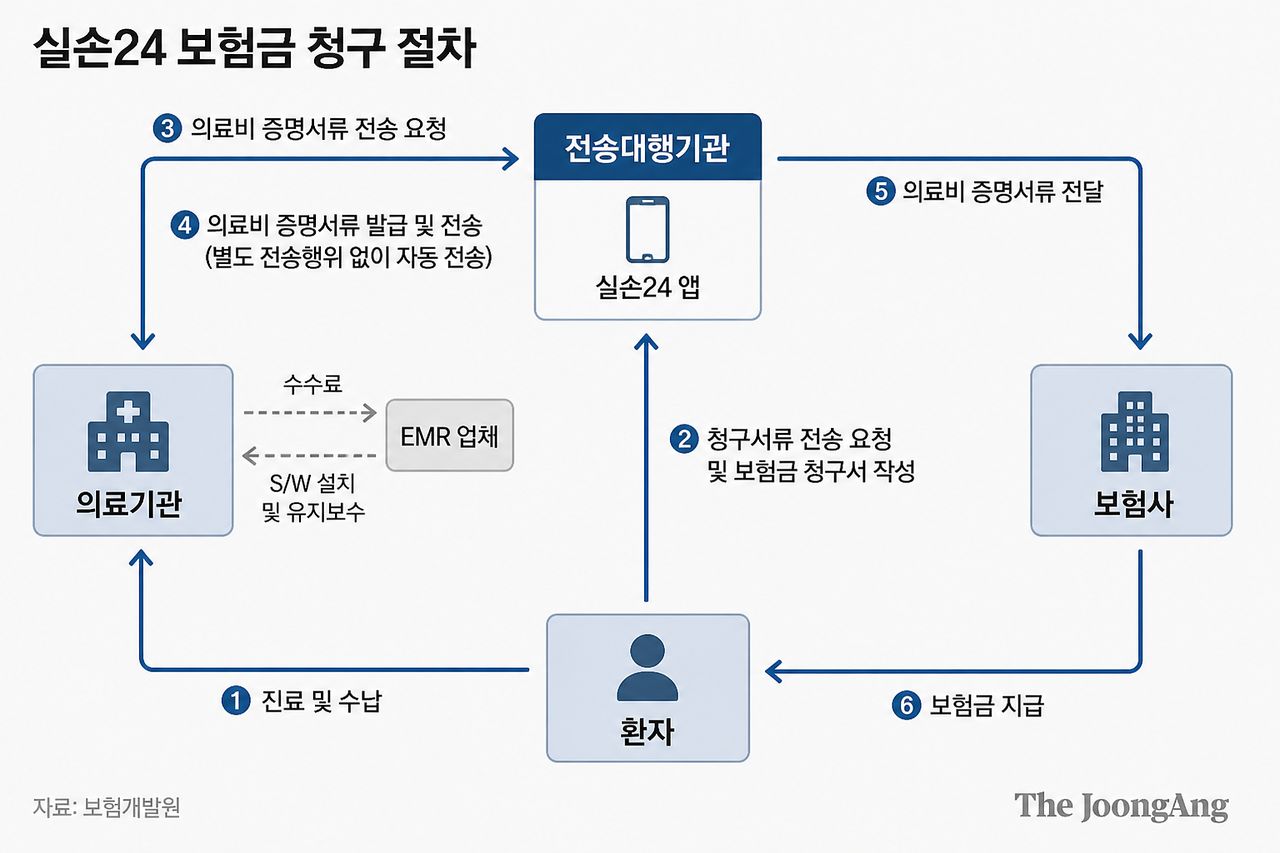
‘덜 내고 덜 받는’ 5세대 실손보험이 6일 공식 출시됐지만, 보험금 청구 방식은 여전히 병원에서 서류를 발급받아 보험사에 제출해야 하는 1세대 수준에 머물러 있다는 지적이 나온다. 실손보험금 청구 전산화를 위해 법 개정까지 거쳐 도입된 실손24 시스템이 정작 현장에서 제대로 작동하지 못하고 있기 때문이다.
보험개발원에 따르면 보험사들은 보험업법 개정에 따라 2024년 10월 1184억9000만원을 투입해 실손24를 출시했다. 기존에는 환자가 병원에서 서류를 발급받아 보험사에 제출해야 했지만, 실손24를 이용하면 병원이 서류를 직접 전송해 청구 절차가 간소화되고 지급 속도도 빨라진다. 보험사들은 이를 위해 연간 242억7000만원의 운영비도 부담하지만, 활용률은 기대에 못 미친다. 금융위원회에 따르면 지난 4월 1일 기준 실손24 청구 건수는 약 180만 건으로 전체 계약(3915만 건)의 4.6%에 그쳤다. 이용 인원도 약 140만 명으로, 실제 가입자(약 3500만명 추정) 대비 약 4% 수준이다.
실손보험금 청구 자동화시스템 '실손24' 전산화 구조
또 다른 문제는 의료기관에서 사용하는 소프트웨어 전자의무기록(EMR) 업체다. 병·의원이 실손24에 참여하려면 EMR 시스템 연동이 필수지만, GC메디아이(옛 유비케어), 비트컴퓨터, 이지스헬스케어 등 주요 업체들이 추가 개발과 유지보수 비용을 이유로 참여하지 않고 있다. 제도 설계와 달리 현장에서는 이해관계 충돌로 교착 상태가 이어지고 있다. 이에 대해 이석호 한국금융연구원 선임연구위원은 “필요하다면 시행령 개정을 통해 병·의원과 EMR업체의 ‘실손24’ 연동을 의무화할 필요가 있다”며 “중장기적으로는 EMR 업체 의존도를 낮추기 위해 실손청구 자동화를 위한 독자 시스템 구축도 검토하는 것이 바람직할 것”이라고 강조했다.
김다영([email protected])